 kinderneurologie
kinderneurologie
Wat is het SOX2-syndroom?
Het SOX2-syndroom is een syndroom waardoor kinderen en volwassenen een vertraagd verlopende ontwikkeling hebben in combinatie met problemen met zien en een of meerdere aangeboren afwijkingen als gevolg van een verandering in het erfelijk materiaal wat het SOX2-gen wordt genoemd.
Hoe wordt het SOX2-syndroom ook wel genoemd?
SOX2-gen is de naam van de plaats in het erfelijk materiaal, het DNA, waar kinderen met deze aandoening een verandering hebben zitten die zorgt voor het ontstaan van de symptomen van dit syndroom.
SOX2-anophtalmie syndroom
Ook wordt gesproken van het SOX2-anophtalmie syndroom. Anophtalmie is het medische woord voor een ernstige aanlegstoornis van de ogen, waardoor de ogen veel te klein zijn of helemaal ontbreken.
Syndromale micro-ophtalmie type 3
Een andere naam die gebruikt wordt is syndromale micro-ophtalmie type 3. Het woord micro-ophtalmie geeft aan dat de ogen onder ontwikkeld zijn en daardoor kleiner (micro) dan gebruikelijk. Naast deze problemen met de ogen komen ook andere aangeboren afwijkingen voor, vandaar de naam syndroom. Er bestaan verschillende veranderingen in het DNA die syndromale micro-ophtalmie kunnen veroorzaken, daarom wordt bij deze vorm gesproken van type 3.
Anophtalmie-oesofageaal-genitaal syndroom
Een ander naam die gebruikt wordt is het anophtalmie-oesofageaal-genitaal syndroom, ook wel afgekort met de letters AEG-syndroom. Anophtalmie geeft aan dat de ogen onderontwikkeld zijn. Oesofagus betekent slokdarm, een deel van de kinderen heeft een aangeboren afwijking van de slokdarm. Genitaal is het medische woord voor het uitwendige geslachtsorgaan, ook hier komen aangeboren afwijkingen voor.
Optic nerve hypoplasia and abnormalities of the central nervous system
Tot slot wordt deze Engelse term gebruikt. Het is een beschrijvende term. Optic nerve hypoplasia geeft aan dat de oogzenuw onderontwikkeld is. De hersenen en het ruggenmerg worden samen het centraal zenuwstesel genoemd. Abnormalities of the central nervous system geeft aan dat er sprake kan zijn van een aanlegstoornis van de hersenen en van het ruggenmerg.
Hoe vaak komt het SOX2-syndroom voor?
Het SOX2 syndroom is een zeldzame ziekte. Het is niet precies bekend hoe vaak het SOX2 syndroom voorkomt. Geschat wordt dat deze aandoening bij een op de 250.000 kinderen voorkomt.
Door nieuwe genetische technieken zoals exome sequencing zal deze diagnose waarschijnlijk vaker gesteld gaan worden bij kinderen en volwassenen met dit syndroom. Dan zal ook duidelijker worden hoe vaak dit syndroom nu werkelijk voorkomt.
Van alle kinderen die geboren worden met onderontwikkelde ogen blijkt een op de 7-10 kinderen het SOX2-syndroom te hebben.

Bij wie komt het SOX2 syndroom voor?
Het SOX2 syndroom syndroom is al voor de geboorte aanwezig. Het kan wel enige tijd duren voordat duidelijk is dat er sprake is van het SOX2 syndroom.
Zowel jongens als meisjes kunnen het SOX2 syndroom krijgen.
Waar wordt het SOX2 syndroom door veroorzaakt?
Fout in erfelijk materiaal
Het SOX2 syndroom wordt veroorzaakt door een fout op een stuk materiaal van het 3e-chromosoom. De plaats van deze fout wordt het SOX2-gen genoemd.
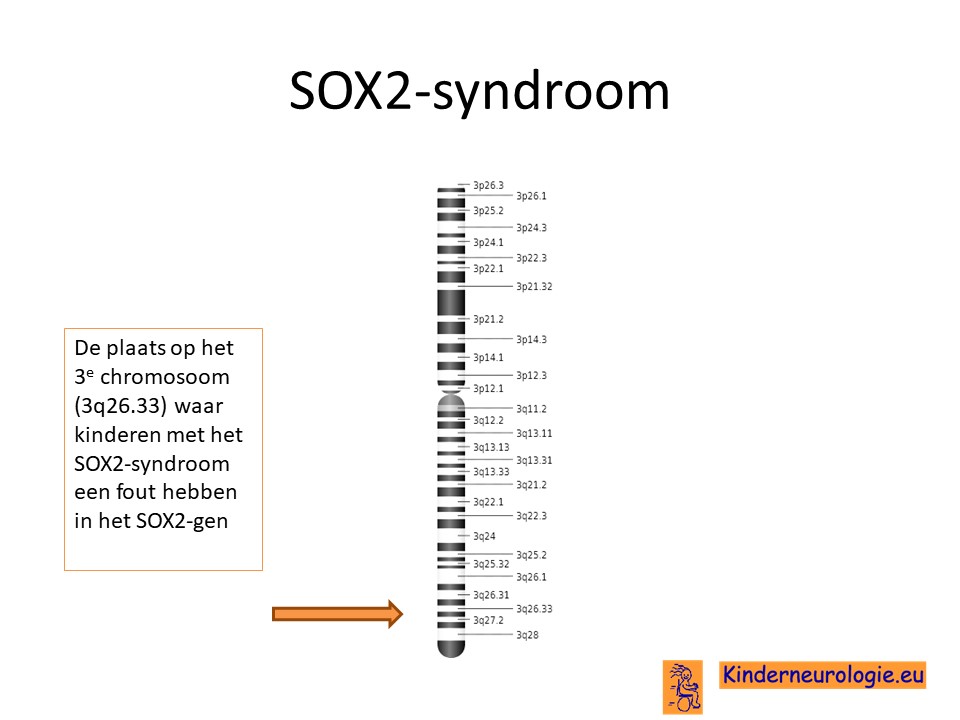
Autosomaal dominant
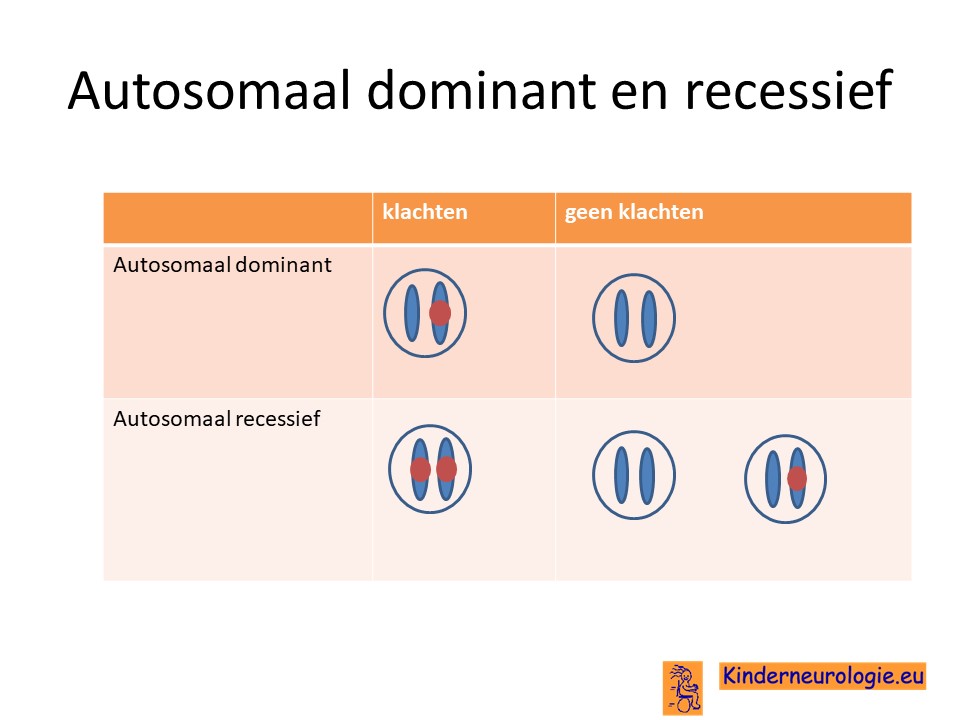
Het SOX2 syndroom wordt veroorzaakt door een zogenaamde autosomaal dominante fout. Dit houdt in dat een fout op een van de twee chromosomen 3 die een kind heeft in het SOX2-gen al voldoende is om de aandoening te krijgen. Dit in tegenstelling tot een autosomaal recessieve fout waarbij kinderen pas klachten krijgen wanneer beide chromosomen een fout bevatten.
Bij het kind zelf ontstaan
Bij het merendeel van de kinderen met het SOX2 syndroom is de fout in het erfelijk materiaal bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders. Dit wordt ook wel de novo of nieuw ontstaan bij het kind genoemd.

Geërfd van een ouder
Een klein deel van de kinderen heeft de fout in het SOX2-gen geërfd van een ouder die zelf ook het SOX2 syndroom heeft. Soms zal al bekend zijn dat de ouder een syndroom heeft, soms ook nog niet en wordt de diagnose pas gesteld wanneer de diagnose bij het kind wordt gesteld.

Afwijkend eiwit
Het SOX2 gen bevat informatie voor de aanmaak van het SRY-box 2 (SOX2)-eiwit. Dit eiwit speelt een belangrijke rol bij de aanleg van de hersenen en de ogen. Het SOX2-eiwit zorgt er voor dat andere stukjes DNA op de juiste momenten actief worden en op het juiste moment ook weer inactief worden. Door de fout in het SOX2-gen stoppen de cellen van de ogen en de hersenen te snel met groeien en ontwikkelen. Dit maakt dat de ogen hierdoor onderontwikkeld en klein zijn, waardoor kinderen met dit syndroom problemen hebben met zien. Ook de hersenen kunnen onderontwikkeld zijn waardoor de hersenen minder optimaal kunnen werken.
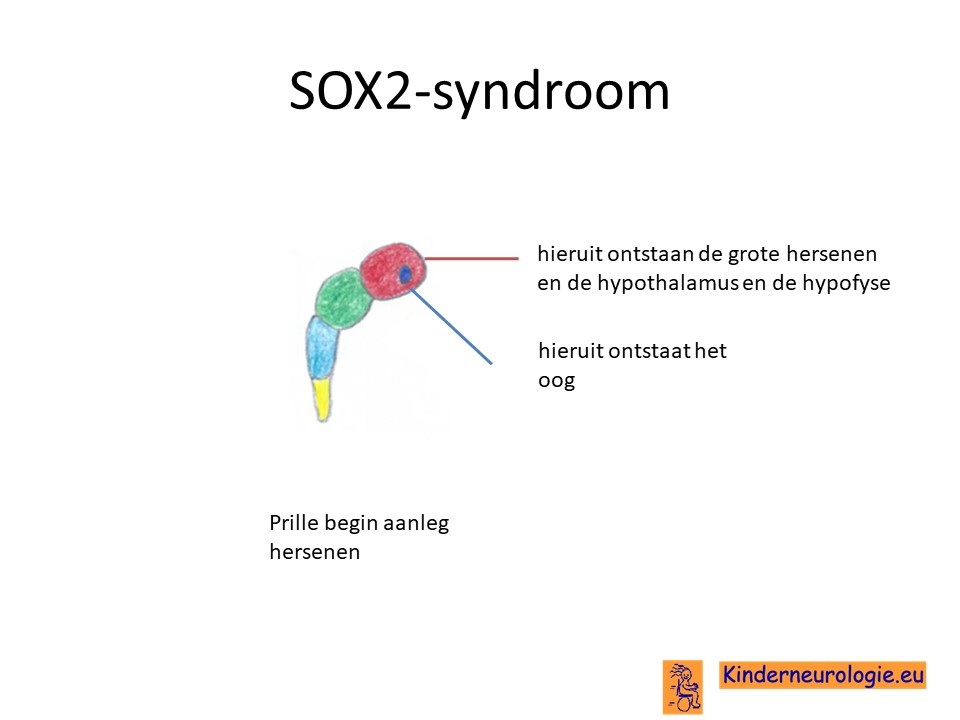
Hypofyse
Het SOX2-gen speelt een belangrijke rol bij de aanleg van de hormoonklieren de hypofyse
en de hypothalamus. In de hypofyse worden allerlei hormonen aangemaakt. Een aanlegstoornis van de hypofyse kan er voor zorgen dat kinderen met het SOX2-syndroom een tekort hebben aan deze hormonen. Ook kunnen de hypofyse en de hypothalamus er anders uit zien dan gebruikelijk.

Wat zijn de symptomen van het SOX2 syndroom?
Variatie
Er bestaat een grote variatie in de hoeveelheid en de ernst van de symptomen die verschillende kinderen met het SOX2 syndroom hebben. Het ene kind heeft enkele symptomen, het andere kind heeft veel meer symptomen. Het valt van te voren niet goed te voorspellen van welke symptomen een kind last zal krijgen. Geen kind zal alle onderstaande symptomen tegelijkertijd hebben.

Lagere spierspanning
Jonge kinderen met het SOX2 syndroom hebben vaak een lage spierspanning waardoor ze slapper aanvoelen in hun spieren. Jonge kinderen liggen vaak in een zogenaamde kikkerhouding in bed (zie afbeelding), waarbij de beentjes naar buiten gevallen zijn op de onderlaag. Kinderen moeten goed vastgehouden en ondersteund worden, wanneer ze worden opgetild. Gewrichtjes kunnen gemakkelijk overstrekt worden. Door de lage spierspanning heeft een groot deel van de kinderen platvoeten.

Ontwikkelingsachterstand
Kinderen met het SOX2-syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Deze kinderen gaan later rollen, zitten en staan dan hun leeftijdsgenoten. Een deel van de kinderen is in staat om zelfstandig te kunnen lopen, tussen de leeftijd van 1 en 4 jaar. Voor een ander deel van de kinderen is dit te moeilijk om te leren. Zij hebben een rolstoel nodig om zich te verplaatsen.
Ook zijn kinderen met dit syndroom vaak onhandiger dan hun leeftijdsgenoten, ze vallen gemakkelijker en stoten gemakkelijker wat om. Vaak hebben kinderen met dit syndroom problemen met de fijne motoriek, zoals met schrijven, tekenen of knippen. Dit is voor hen veel lastiger dan voor leeftijdsgenoten.
Spasticiteit
Met het ouder worden krijgt een groot deel van de kinderen een verhoogde spierspanning, met name in de benen, soms ook in de armen. Een te hoge spierspanning wordt spasticiteit genoemd. Spasticiteit in de benen kan er voor zorgen dat kinderen op hun tenen gaan lopen, waardoor het moeilijker is om het evenwicht te bewaren. Ook krijgen deze benen de neiging voor elkaar langs te kruizen wat het lopen moeilijker kan maken. Toename van spasticiteit kan er voor zorgen dat kinderen die in staat waren om zelfstandig te lopen, deze mogelijkheid weer verliezen. Spasticiteit in de armen zorgt er voor dat kinderen minder goed met hun handen kunnen werken.
Aanvallen met plostelinge toename van spierspanning kunnen voorkomen, dit wordt een spasme genoemd. Spasmes komen vooral voor bij vermoeidheid, ziek zijn, schrik of stress.
Problemen met praten
Het leren praten is ook moeilijker voor kinderen met het SOX2-syndroom. Een deel van de kinderen is in staat om te leren praten in zinnen, voor andere is dit te moeilijk, zij praten in woorden of maken alleen klanken.
Het begrijpen wat andere mensen zegen gaat kinderen met deze aandoening beter af dan het zelf praten.Spasticteit van de spieren van de mond en de keel kan praten moeilijker maken.
Problemen met leren
Kinderen met het SOX2-syndroom hebben vaak problemen met leren. De mate van problemen met leren verschilt. Sommige kinderen volgen regulier onderwijs, anderen volgen speciaal onderwijs voor kinderen die moeilijker lerend of zeer moeilijk lerend zijn.
Epilepsie
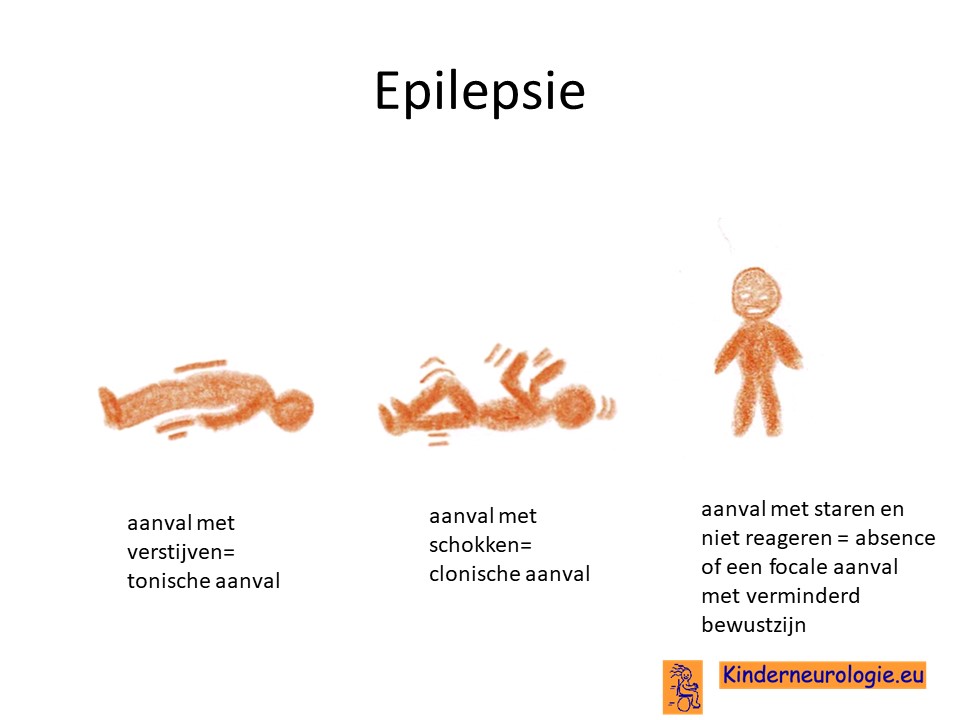
Een klein deel van de kinderen met het SOX2-syndroom heeft last van epilepsieaanvallen. Epilepsieaanvallen kunnen op verschillende leeftijd voor het eerst ontstaan.Verschillende vormen van epilepsieaanvallen kunnen voorkomen zoals aanvallen met verstijven en schokken (tonisch-clonische aanvallen) of aanvallen met allen verstijven (tonische aanvallen). Ook kunnen koortsstuipen voorkomen.
Problemen met slapen
Slaapproblemen komen vaak voor bij kinderen met het SOX2- syndroom. Sommige kinderen hebben moeite met het inslapen. Een groot deel van de kinderen wordt ’s nachts regelmatig wakker en komt dan maar moeilijk weer in slaap. Ook zijn kinderen vaak vroeg in de ochtend wakker.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het SOX2-syndroom hebben vaak een kleine hoofdomtrek. Het voorhoofd bolt wat naar voren toe. De ogen zijn vaak klein en liggen diep in het hoofd.
Kleine lengte
Kinderen met het SOX2-syndroom groeien vaak weinig en zijn kleiner dan hun leeftijdsgenoten.
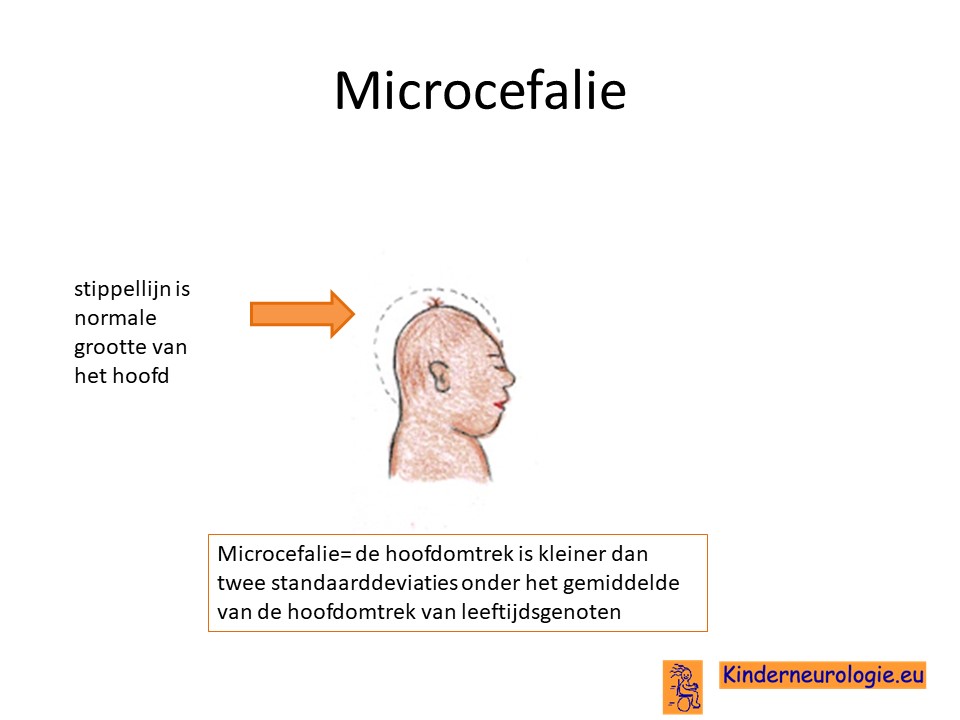
Kleine hoofdomtrek
Het hoofd van kinderen met het SOX2-syndroom groeit minder hard dat die van leeftijdsgenoten. Hierdoor hebben kinderen een kleinere hoofdomtrek. Een te kleine hoofdomtrek wordt een microcefalie genoemd. Kinderen waarbij de hoofdomtrek erg klein is hebben meer problemen met hun ontwikkeling dan kinderen waarbij de hoofdomtrek minder klein is.
Problemen met zien
Omdat de ogen en de oogzenuw bij kinderen met dit syndroom onderontwikkeld zijn, heeft een zeer groot deel van de kinderen problemen met zien. Soms ontbreken de ogen helemaal. Kinderen met dit syndroom zijn meestal zwaar slechtziend of helemaal blind. Soms is er sprake van een coloboom, een deel van het oog ontbreekt. Vaak is er sprake van een probleem van beide ogen, maar een oog kan ernstiger zijn aangedaan dan het andere oog. Kinderen met het SOX2-syndroom hebben een verhoogde kans op het krijgen van een troebele ooglens, dit wordt staar of cataract genoemd.
Doordat het oog te klein is, ontwikkelen de botten van de oogkas zich minder goed waardoor het gezicht een andere vorm kan krijgen.
Problemen met horen
Een deel van de kinderen is slechthorend, omdat ook de gehoorzenuw onderontwikkeld is.

Gebit
Een deel van de kinderen heeft extra tanden en kiezen. De tanden en kiezen staan vaak niet recht boven elkaar. Dit kan problemen geven met eten en kauwen.
Open mond
Kinderen met dit syndroom hebben de neiging om door hun mond te ademen in plaats van door hun neus. Dit komt door zwakte van de spieren in het gezicht waardoor kinderen meer moeite moeten doen om hun mond dicht te houden. Wanneer ze hier niet aan denken, dan valt hun mond open.
Kwijlen
Kinderen met het SOX2-syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.

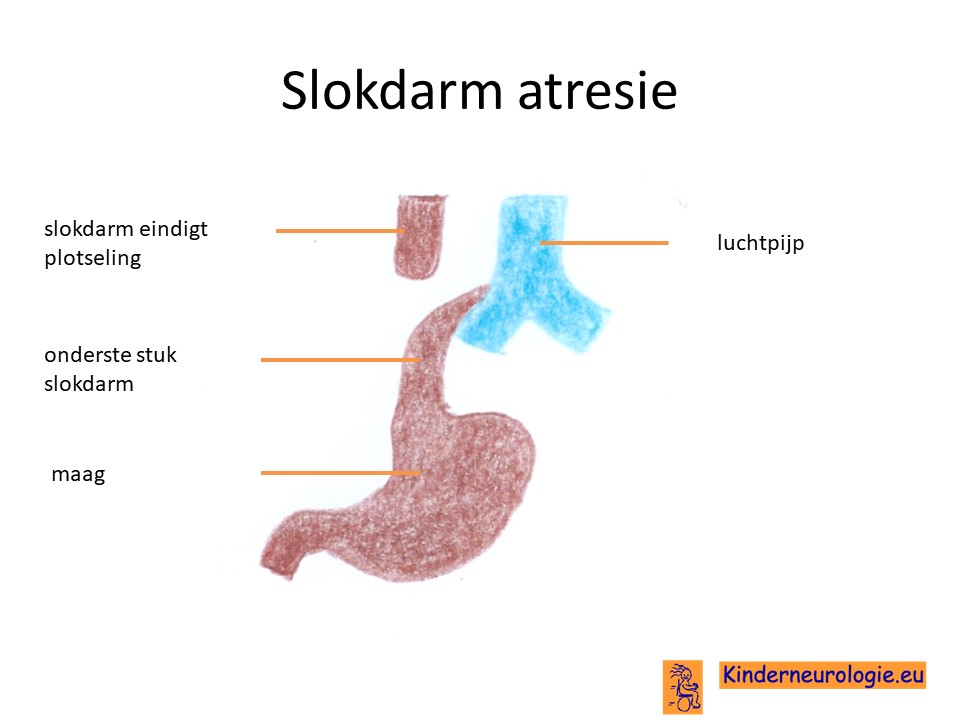
Aangeboren afwijkingen van de slokdarm
Bij een deel van de kinderen is de slokdarm niet goed ontwikkeld. De slokdarm is onderbroken waardoor de voeding niet kan zakken en kinderen problemen krijgen met eten. Bij een deel van de kinderen is er sprake van een verbinding tussen de slokdarm en de luchtpijp, dit wordt een fistel genoemd.
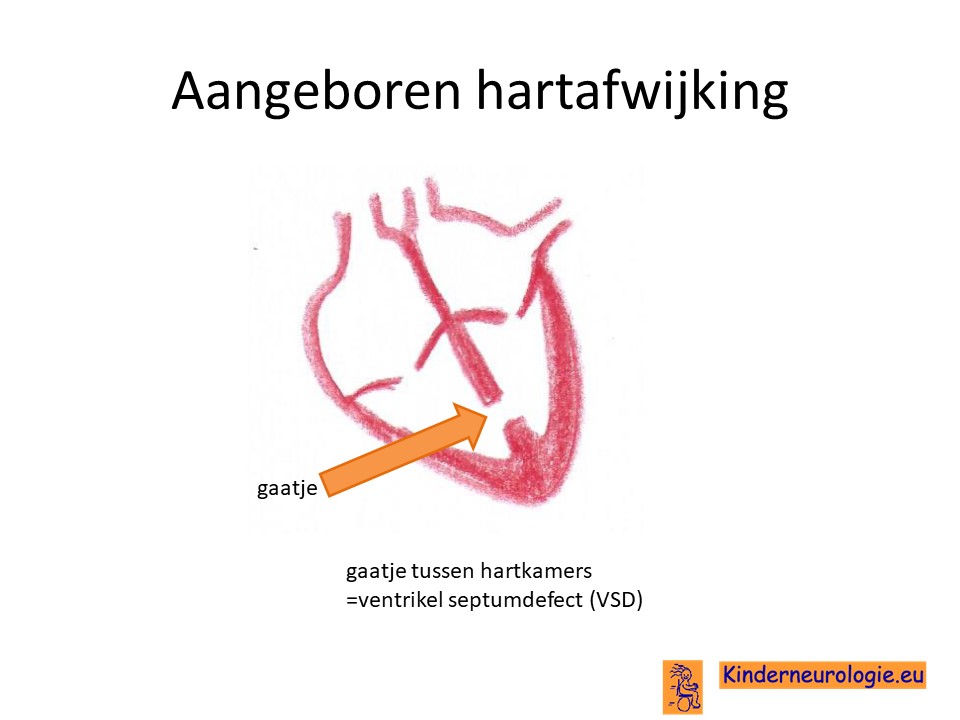
Aangeboren hartafwijking
Een deel van de kinderen heeft een aangeboren hartafwijking. Vaak gaat het om een gaatje tussen de beide hartkamers, dit wordt een VSD genoemd. Kinderen hoeven geen last te hebben van dit gaatje, soms groeit het ook vanzelf dicht. Een ander deel van de kinderen heeft wel last van dit gaatje en heeft hierdoor problemen met drinken. Kinderen zijn snel vermoeid en moeten zweten van de inspanning tijdens het drinken.
Ook kan de verbinding tussen de grote lichaamsslagader en de longslagader blijven bestaan na de geboorte.
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met het SOX2-syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen.
Zindelijkheid
Het is moeilijk voor kinderen met het SOX2-syndroom om zindelijk te worden. Dit is maar voor een klein deel van de kinderen haalbaar.

Aangeboren afwijkingen aan de plasbuis
Bij een deel van de jongens eindig de plasser niet op de top van de plasbuis, maar aan de onderzijde. Dit wordt een hypospadie genoemd. Meestal geeft dit geen problemen, een ernstige hypospadie kan problemen geven met plassen. Ook kan de plasbuis kleiner zijn dan gebruikelijk. Dit wordt een micropenis genoemd.

Niet ingedaalde zaadbal
Bij een deel van de jongens is de zaadbal niet goed ingedaald in het balzakje. Dit kan gevolgen hebben voor de vruchtbaarheid op latere leeftijd.

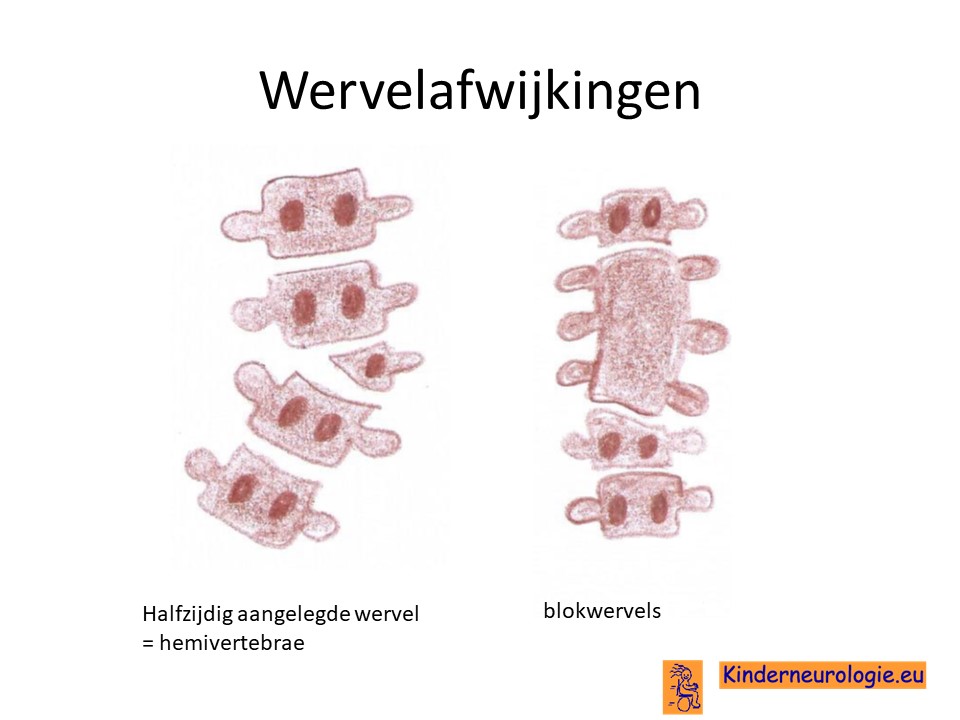
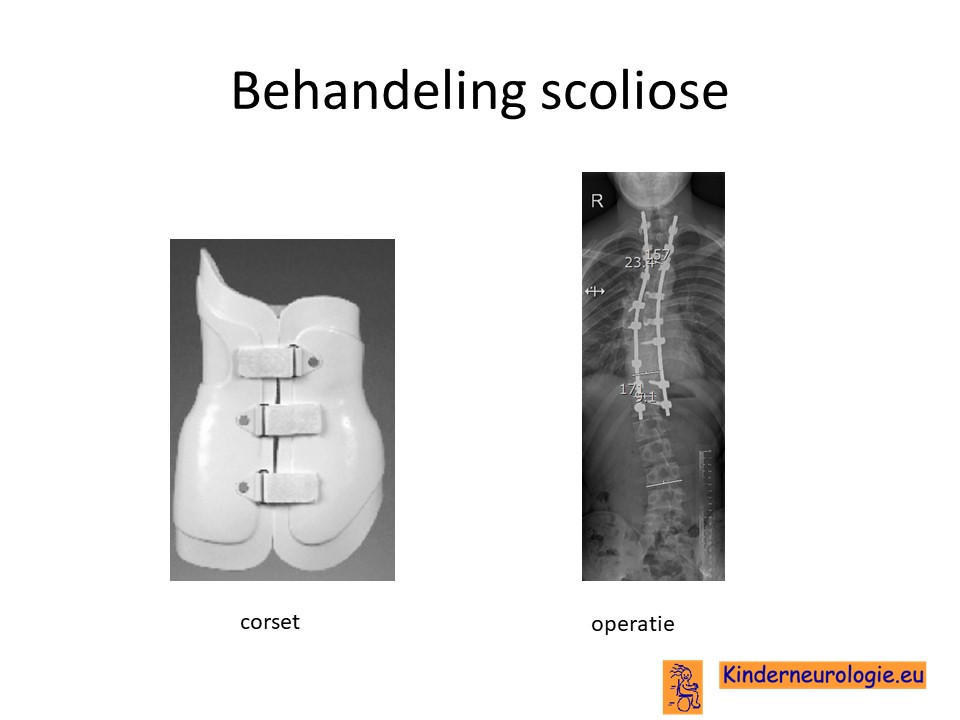
Scoliose
Een deel van de kinderen met het SOX2-syndroom krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Vaak komt dit doordat een of meerdere wervels anders van vorm zijn dan gebruikelijk. De wervels zijn bijvoorbeeld anders aangelegd (de helft ontbreekt) of er zijn wervels met elkaar vergroeid.
Ribben
Een deel van de kinderen heeft meer of minder dan de gebruikelijke 12 ribben. Ook kunnen de ribben met elkaar vergroeid zijn.
Hoe wordt de diagnose SOX2-syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een ontwikkelingsachterstand en onderontwikkelde ogen kan vermoed worden dat er sprake is van een syndroom. Er zijn echter veel verschillende syndromen die allemaal voor deze symptomen kunnen zorgen. Vaak zal aanvullend onderzoek nodig zijn om aan de diagnose SOX2-syndroom te stellen.
ECHO tijdens de zwangerschap
Bij een deel van de kinderen wordt tijdens ECHO onderzoek in de zwangerschap ontdekt dat de ogen onderontwikkeld zijn. Het is mogelijk om door middel van een vruchtwaterpunctie genetische diagnostiek te verrichten en op deze manier al voor de geboorte vast te stellen dat er sprake is van het SOX2-syndroom. Door middel van dit ECHO onderzoek kan ook gekeken worden of er afwijkingen zichtbaar zijn aan andere organen.
Bloedonderzoek
Bij kinderen met het SOX2-syndroom wordt door middel van bloedonderzoek gecontroleerd of er sprake is van een tekort aan hormonen die door de hypofyse aangemaakt horen te worden. Er wordt gekeken of er een tekort is aan groeihormoon (GH en IGF1), schildklierhormoon (TSH, vT4), LH, FSH en/of cortisol.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een fout op het 3e-chromosoom in het SOX2-gen
Tegenwoordig zal door middel van een nieuwe genetische techniek (whole exome sequencing genoemd) deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.
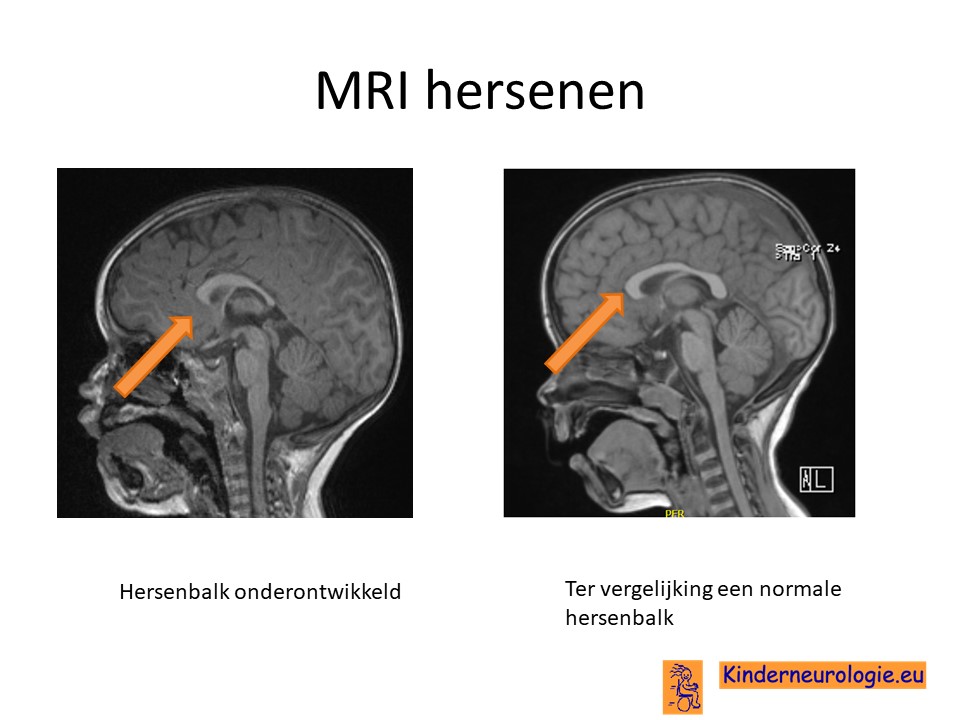
MRI-scan
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI scan gemaakt worden om te kijken of er bijzonderheden aan de hersenen te zien zijn. Bij een deel van de kinderen zijn afwijkingen te zien op deze MRI-scan. De hersenbalk is vaak onderontwikkeld of ontbreekt soms helemaal. De voorkant van de hypofyse kan onderontwikkeld zijn of ontbreken. Ook kan in de hypothalamus een aanlegstoornis worden gezien die hypothalamushamartoom wordt genoemd. Vaak zijn de hersenen kleiner van volume dan gebruikelijk. Vooral de zogenaamde witte stof is kleiner van volume. De slaapkwabben en de hippocampus kunnen anders van vorm zijn dan gebruikelijk.
Stofwisselingsonderzoek
Kinderen met een ontwikkelingsachterstand krijgen vaak stofwisselingsonderzoek van bloed en urine om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de ontwikkelingsachterstand. Bij kinderen met het SOX2-syndroom worden hierbij geen bijzonderheden gezien.
Oogarts
Kinderen met het SOX2-syndroom worden altijd een keer door een oogarts gezien om te beoordelen hoe de ogen en de oogzenuw zijn aangelegd.

Gehoortest
Door middel van gehooronderzoek kan onderzocht worden of de gehoorzenuw voldoende werkt.
Foto van de borstkas
Op een foto van de borstkas kunnen aanwijzingen te zien zijn dat er sprake is van een aanlegstoornis van de slokdarm. Wanneer daar aanwijzingen voor zijn kan geprobeerd worden of het mogelijk is een sonde in te brengen van de neus naar de maag. Dit lukt niet bij kinderen met een slokdarmatresie.
ECHO hart
De kindercardioloog kan door middel van ECHO onderzoek van het hart beoordelen of er sprake is van een aangeboren hartafwijking.

EEG
Kinderen met epilepsie krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor dit syndroom, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
Foto van de rug
Wanneer er sprake is van een verkromming van de rug, dan kan door middel van een röntgenfoto van de rug bepaald worden in welke mate de rug krom staat. Soms wordt op deze foto gezien dat de wervels niet volledig, maar bijvoorbeeld alleen halfzijdig zijn aangelegd.

Hoe wordt het SOX2-syndroom behandeld?
Geen genezing
Er is geen behandeling die het SOX2- syndroom kan genezen. De behandeling is er op gericht om de ontwikkeling van het kind zo goed mogelijk te stimuleren en het kind daarbij te ondersteunen en om aangeboren afwijkingen op te sporen en deze waar mogelijk en nodig te behandelen.
Rust, regelmaat en vertrouwen
Kinderen met dit syndroom hebben vaak veel baat bij een duidelijke structuur in de dag en duidelijke afspraken hoe het in huis er aan toe gaat. Ook is het belangrijk dat de ouders voor hen regelen dat zij niet te veel prikkels krijgen en dat er regelmatig rustmomenten zijn op de dag. Belangrijk is ook dat de ouders weten dat hun kind zich in een ander tempo ontwikkeld dan andere kinderen en dat zij het kind laten weten dat het goed is zoals het kind is.
Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt. Ook kan de fysiotherapeut adviezen geven hoe kinderen met een lage spierspanning het beste getild kunnen worden.

Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Sommige kinderen hebben baat bij een speciale speen (special need speen) waardoor het drinken uit de fles beter verloopt. Moeders kunnen borstvoeding kolven, zodat kinderen op deze manier toch borstvoeding als voeding kunnen krijgen via de fles.
Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken. Sommige kinderen hebben baat bij een spraakcomputer.

Diëtiste
Wanneer kinderen onvoldoende groeien, kan een diëtiste kijken hoe met energieverrijkte voeding toch voor een voldoende groei kan worden gezorgd.
Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren en over hulpmiddelen die het dagelijks leven gemakkelijker kunnen maken.

Andere therapieën
Kinderen kunnen ook baat hebben bij andere therapieen zoals muziektherapie of therapeutische paardrijden.
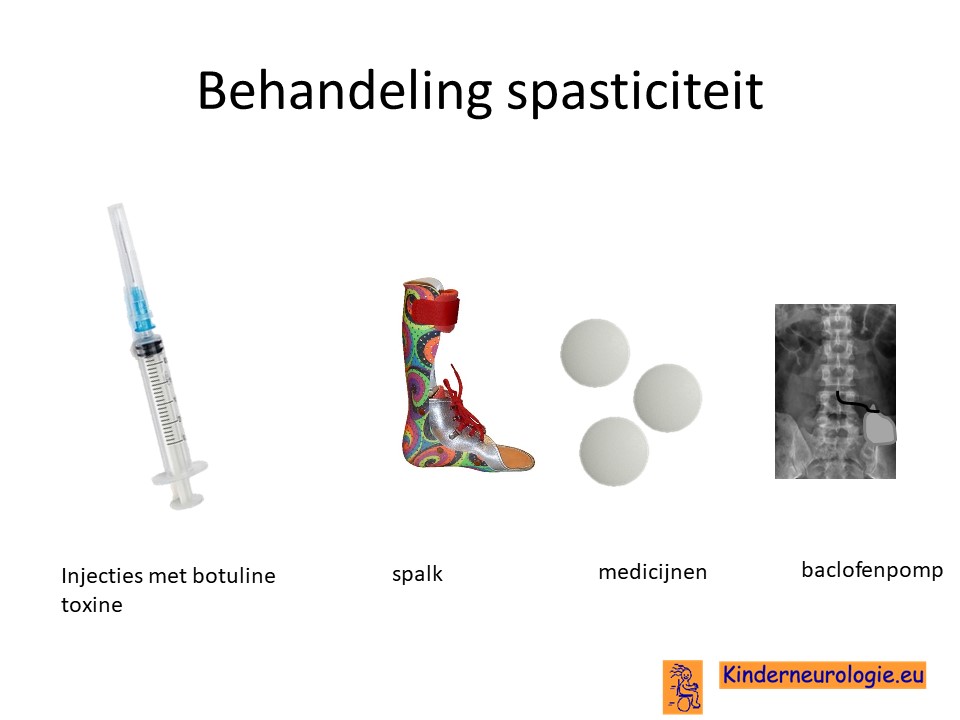
Behandeling spasticiteit
Injecties met botulinetoxine in een spastische spier kan de spasticiteit voor een aantal maanden verminderen. Met behulp van spalken en fysiotherapie kan op deze manier het looppatroon verbeterd worden. Vaak moeten deze injecties na een aantal maanden weer herhaald worden.
Ook kan met behulp van medicijnen geprobeerd worden om de spasticiteit van de benen te verminderen. Nadeel van al deze medicijnen is vaak dat ze de spierzwakte verergeren en in het hele lichaam effect hebben, niet alleen in de benen.
Veel gebruikte medicijnen zijn baclofen (Lioresal ®) en trihexyfenidyl (Artane®). Baclofen kan ook in de vorm van een baclofenpomp worden toegediend.
Bij ernstige spasticiteit kan het nodig zijn om met behulp van een operatie te zorgen dat kinderen minder last hebben van hun spasticiteit. Een veelvoorkomende operatie is het doornemen van de pezen van de spieren die er voor zorgen dat de bovenbenen strak tegen elkaar gedrukt worden. Dit belemmerd het lopen en de verzorging vaak ernstig. Na het doornemen van deze pezen verbeteren deze problemen vaak.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
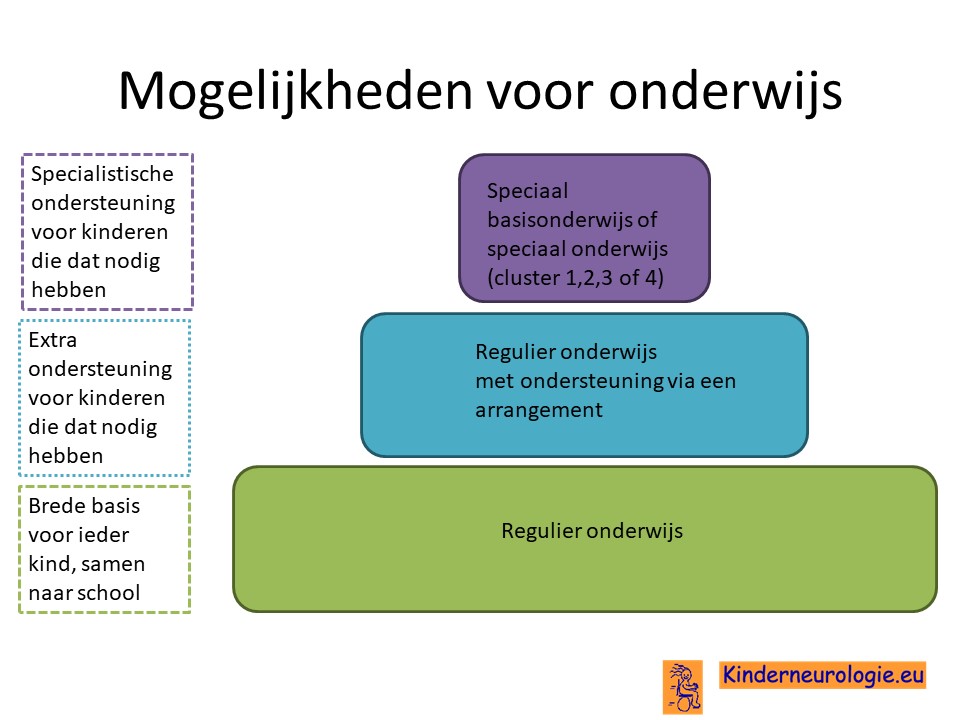
School
De meeste kinderen met het SOX2-syndroom hebben extra begeleiding bij het leren nodig. Een deel van de kinderen kan regulier onderwijs volgen met behulp van ondersteuning. Een ander deel van de kinderen gaat uiteindelijk toch naar het speciaal onderwijs van cluster 1 of 3 omdat zij daar in kleinere klassen zitten en meer hulp en ook therapie kunnen krijgen.
Bril
Een klein deel van de kinderen heeft baat bij een bril om beter te kunnen zien. Meestal is het echter niet mogelijk om het zicht te verbeteren door middel van een bril.

VISIO/Bartimeus
VISIO en Bartimeus zijn instellingen die kinderen en volwassenen die slechtziend of blind zijn begeleiden. Zij kunnen vaak tips hebben hoe kinderen die slecht kunnen zien het best kunnen spelen of benaderd kunnen worden. Ook kunnen zij adviezen geven over hulpmiddelen.

Oogprothese
Vaak wordt in de oogkas een oogprothese geplaatst om te zorgen dat de oogkas normaal van vorm blijft, zodat het gezicht niet vervormd raakt.
Gehoorapparaat
Een deel van de kinderen heeft baat bij een gehoorapparaat om beter te kunnen horen.
Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn.
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

Kinderchirurg
Wanneer er sprake is van een slokdarmatresie zal vaak een operatie door een kinderchirurg nodig zijn om de verbinding tussen de verschillende delen van de slokdarm te herstellen.
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen. Er bestaan moderne halsdoekjes die kwijl kunnen opvangen, zodat de kleding niet vies en nat wordt.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.

Tandarts
Kinderen met dit syndroom worden vaak extra gecontroleerd door de tandarts. Er bestaan speciale tandartsen die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een ontwikkelingsachterstand omdat dit vaak speciale aanpak en extra tijd vraagt.
De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen. Ook kan de tandarts samen met de orthodontist bekijken of een beugel nodig is om de tanden van het volwassen gebit op een lijn te laten staan.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Regelmatig zijn zetpillen (bisacodyl) of clysma's nodig om de ontlasting op gang te krijgen. Wanneer dit onvoldoende helpt kan darmspoelen een optie zijn.

Kindercardioloog
De kindercardioloog beoordeelt of een behandeling van een aangeboren hartafwijking nodig is of dat alleen controle nodig is. Soms zijn medicijnen nodig om het hart te ondersteunen. Ook kunnen in bepaalde situaties antibiotica nodig zijn. Bij een ernstige hartafwijking kan een operatie nodig zijn. Deze operaties worden uitgevoerd door de thoraxchirurg.
Kinderuroloog
Wanneer de zaadballen niet goed indalen, dan kan de kinderuroloog door middel van een operatie er voor zorgen dat de zaadballen wel in de balzak komen te liggen.
Kinderendocrinoloog
Wanneer kinderen tekort hebben aan een of meerdere hormomen, dan is het vaak mogelijk om dit tekort aan te vullen door middel van hormonen in medicijnvorm. Deze behandeling wordt ingesteld door een kinderendocrinoloog.
Kinderorthopeed
Een kinderorthopeed kan beoordelen of er een behandeling voor heupdysplasie of voor een verkromming van de wervelkolom (scoliose) nodig is.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaats kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het SOX2-syndroom.
Wat betekent het hebben van het SOX2-syndroom voor de toekomst?
Blijvende problemen
Kinderen die een ontwikkelingsachterstand hebben als gevolg van het SOX2-syndroom, blijven deze problemen vaak houden op volwassen leeftijd. Een deel van de jongeren kan zelfstandig wonen. Voor zaken als financiën hebben zij bijvoorbeeld wel hulp en ondersteuning nodig. Een ander deel van de volwassenen heeft meer hulp en ondersteuning nodig in het dagelijks leven en gaat begeleid wonen.
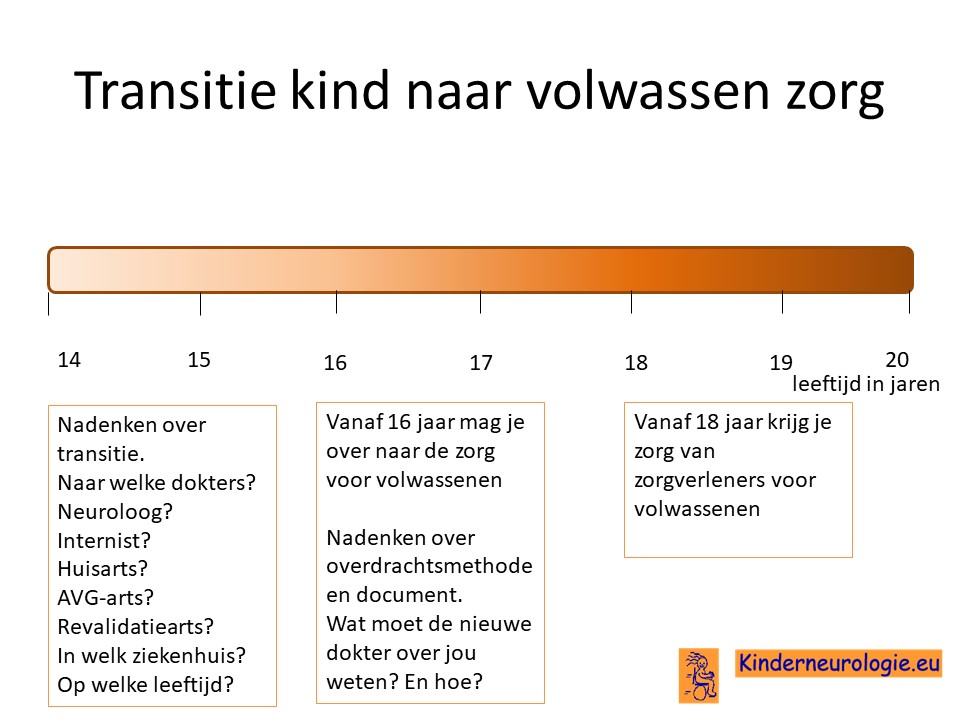
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Levensverwachting
Er zijn geen gegevens bekend over de levensverwachting van kinderen en volwassenen met het SOX2-syndroom. Dit zal ook samenhangen met de klachten die worden veroorzaakt door het SOX2-syndroom. Het is niet te verwachten dat de levensverwachting voor kinderen met dit syndroom verschilt ten opzichte van de levensverwachting van kinderen en volwassenen zonder dit syndroom.
Kinderen krijgen
Het is niet bekend of het hebben van dit syndroom gevolgen heeft voor de vruchtbaarheid. Kinderen van een volwassene met het SOX2-syndroom hebben 50% kans om zelf ook het SOX2-syndroom te krijgen. Het valt niet goed te voorspellen of deze kinderen evenveel, meer of minder symptomen zullen gaan krijgen. Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.

Hebben broertjes en zusjes ook een verhoogde kans om ook het SOX2-syndroom te krijgen?
Het SOX2- syndroom wordt veroorzaakt door een fout in het erfelijke materiaal van het 3e chromosoom. Vaak is deze fout bij het kind zelf ontstaan en niet overgeërfd van een van de ouders. Broertjes en zusjes hebben dan een nauwelijks verhoogde kans om zelf ook het SOX2-syndroom te krijgen.
Dit zou alleen het geval kunnen zijn wanneer een van de ouders de fout in de eicellen of zaadcellen heeft zitten, zonder dat het in de andere lichaamscellen zit. De kans hierop is klein, ongeveer 1-2%. Dit wordt ouderlijke mocaisisme genoemd.

Wanneer een van de ouders zelf het SOX2-syndroom heeft, dan hebben broertjes en zusjes 50% kans om ook zelf dit syndroom te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.
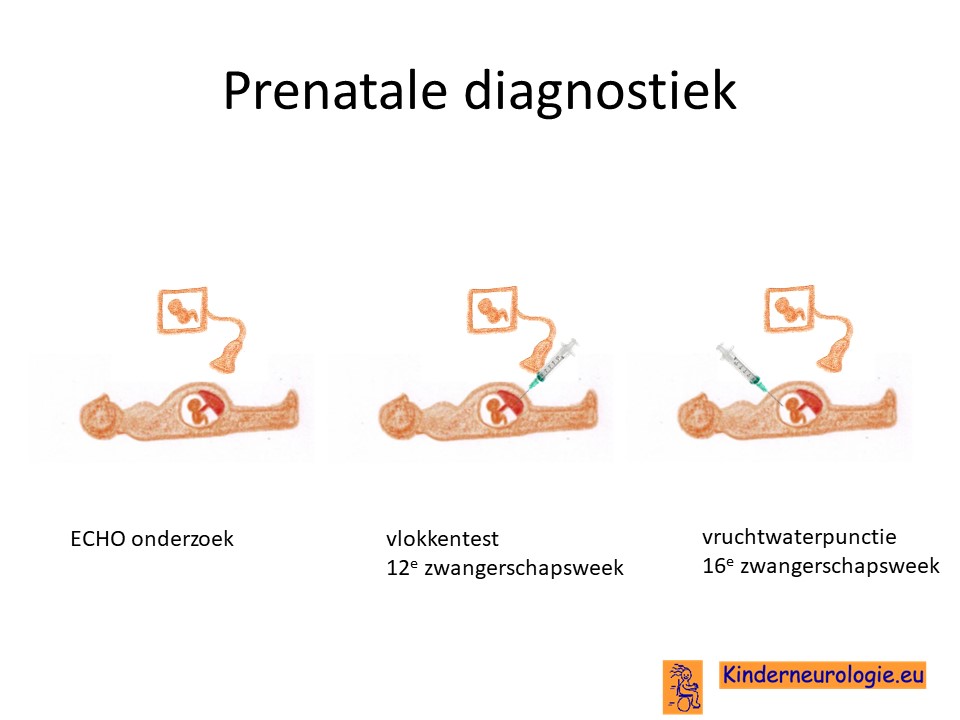
Prenatale diagnostiek
Wanneer bekend is welk fout in een familie heeft gezorgd voor het ontstaan van het SOX2-syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie om te kijken of dit kindje ook het SOX2- syndroom heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).Of dit kind dan evenveel of juist minder of meer klachten zal hebben als de oudere broer of zus valt niet goed te voorspellen. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.npdn.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links
Referenties
Laatst bijgewerkt: 20 juni 2020
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.